Água clínica sob controle: tecnologia que vence o biofilme
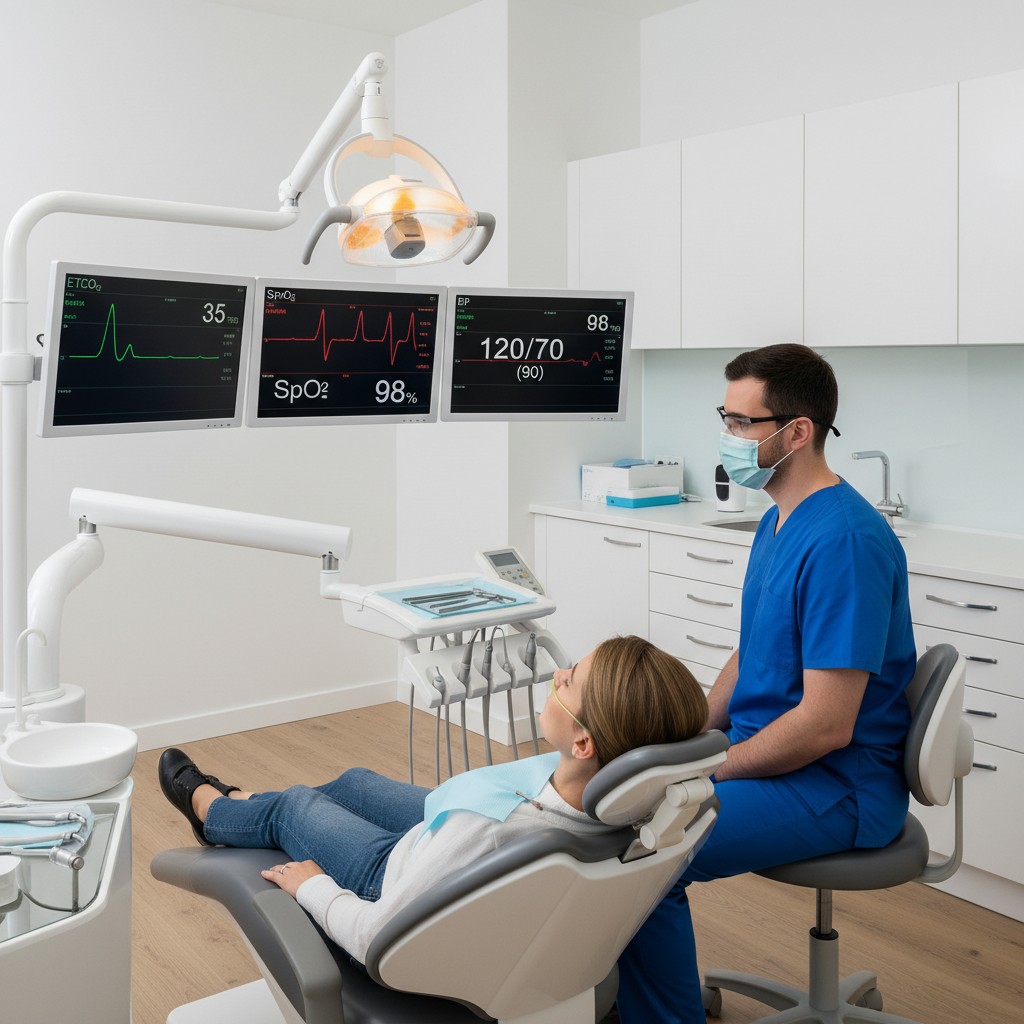
A qualidade da água que sai das peças de mão, seringa tríplice e ultrassom influencia diretamente segurança, desfechos clínicos e confiança do paciente. Ainda assim, o tema costuma ficar invisível na rotina. A boa notícia: tecnologias acessíveis transformaram o controle do biofilme nas linhas de água em um processo contínuo, mensurável e automatizado.
Por que olhar para as linhas de água agora
Tubulações estreitas, períodos de estagnação e superfícies internas favorecem a formação de biofilme. Sem manejo, a contagem de bactérias heterotróficas pode ultrapassar o padrão de 500 UFC/mL adotado como referência em serviços de saúde, elevando o risco especialmente em procedimentos geradores de aerossóis e em pacientes vulneráveis. O objetivo é simples: manter contagens consistentes abaixo do limite, com evidência documentada.
Tecnologia que mantém a água sob controle
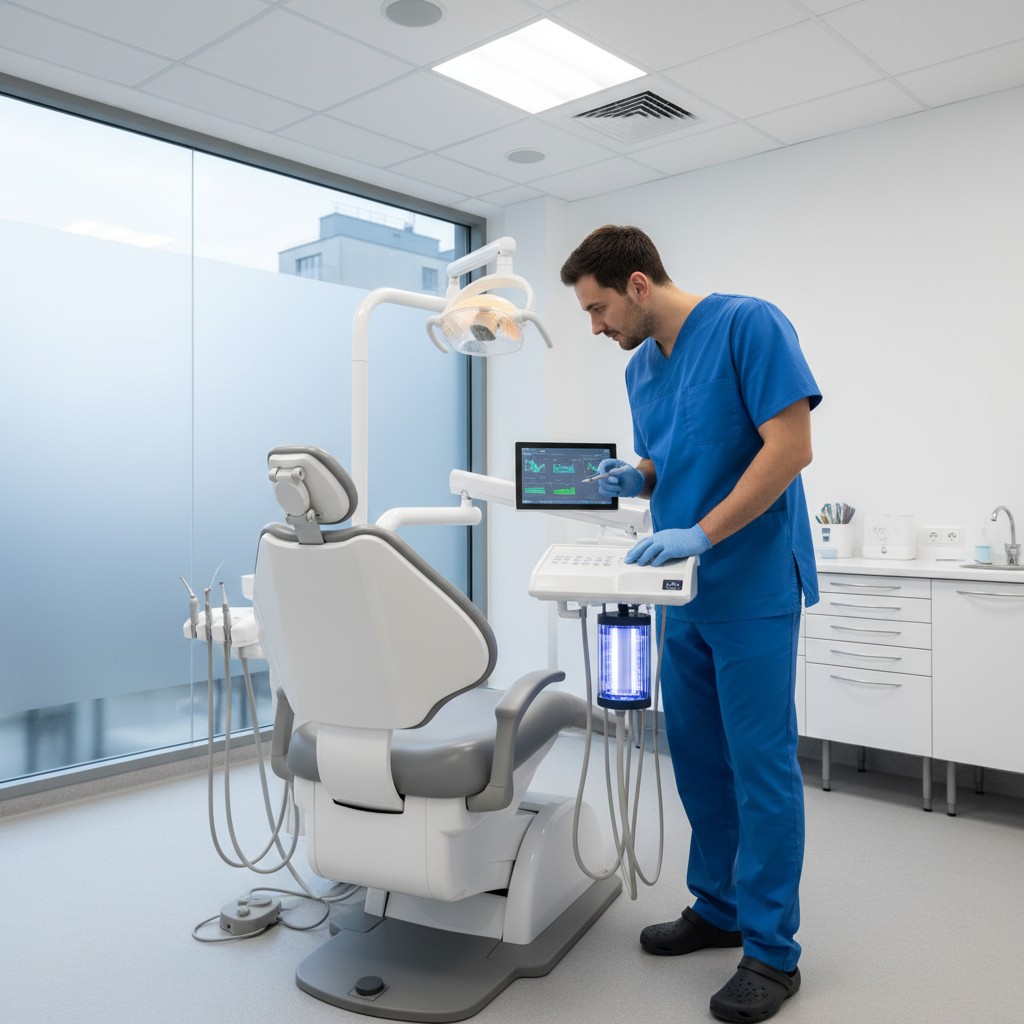
- Sensores em linha: módulos compactos medem turbidez, condutividade, temperatura e potencial de oxirredução (ORP) da água da unidade. Esses indicadores não substituem culturas, mas antecipam desvios e orientam a dosagem de saneantes. Alguns sistemas incluem monitor de intensidade UV em reatores, sinalizando quando a lâmpada perde eficiência.
- Automação de dosagem: bombas peristálticas acopladas ao reservatório realizam choque inicial (para remover biofilme maduro) e manutenção contínua (microdosagem). Algoritmos ajustam a entrega conforme leituras de ORP e fluxo, reduzindo intervenção manual e variação entre cadeiras.
- Barreiras físicas: filtros de 0,2 µm no ponto de uso (POU) garantem água de saída dentro do padrão, mesmo em momentos de risco aumentado. Reatores UV complementam o controle sem gerar subprodutos químicos.
- Válvulas antirrefluxo: incorporadas em peças de mão e seringas, evitam sucção retrógrada de fluidos da cavidade oral para as linhas, um gatilho clássico de contaminação.
- Reservatórios independentes: frascos pressurizados dedicados permitem usar água tratada ou solução estéril quando indicado, facilitando padronização entre consultórios.
Monitoramento e validação que cabem na rotina
- ATP como triagem: testes de adenosina trifosfato indicam carga orgânica total em minutos. São úteis para checar o efeito do choque químico, ajustar dosagem e decidir quando coletar amostras para cultura.
- Cultura heterotrófica padronizada: colete amostras de cada unidade ao menos trimestralmente, ou mensalmente em fase de implantação. Utilize kits validados, registre lote, data e contagem. A meta prática: < 500 UFC/mL com tendência estável.
- Log digital: registre choques, trocas de filtros, resultados de ATP/cultura e eventos (ex.: troca de equipe, manutenção). Alertas automáticos reduzem o risco de esquecimento e facilitam auditorias internas.
Integração ao fluxo clínico
- Rotina de início e fim do dia: enxágue programado das linhas, checagem rápida de indicadores e status do reservatório. Sistemas com temporizador e purga automática economizam minutos.
- Entre pacientes: flush curto e consistente diminui carga microbiana livre e resíduos. Um semáforo visual na unidade ajuda a equipe a cumprir o tempo mínimo.
- Procedimentos cirúrgicos: use água ou soro estéril como irrigante. Filtros POU e UV são complementares, mas não substituem fluido estéril em implantes e cirurgias.
Implementação em 5 passos
- Audite o ponto zero: mapeie cada cadeira, verifique presença de válvula antirrefluxo e colete culturas iniciais. Registre linhas mais longas ou áreas com estagnação.
- Faça o choque com validação: aplique o protocolo do fabricante (tempo e concentração), repita ATP 24–48 horas depois e colete cultura de confirmação.
- Automatize a manutenção: instale dosadores e defina setpoints (ex.: ORP-alvo). Programe lembretes para trocas de filtros e UV.
- Padronize treinamentos: manual visual por estação, com checklists simples. Promova revalidações trimestrais.
- Monitore e ajuste: se um consultório escapar do padrão, revise fluxo, dosagem, válvulas e hábitos de purga. Trate desvios como oportunidade de aprendizado, não como falha individual.
Erros comuns (e como evitar)
- Misturar saneantes: combinações incompatíveis neutralizam a ação ou liberam subprodutos. Siga um único protocolo e fabricante.
- Pular o choque: iniciar apenas com manutenção em sistema colonizado mantém o biofilme intacto. O choque inicial é obrigatório.
- Ignorar estagnação: consultórios pouco usados precisam de purgas mais longas e testes adicionais após períodos sem uso.
- Reservatórios contaminados: frascos devem ser higienizados e secos antes do reabastecimento. Evite completar parcialmente sem limpeza.
- Confundir filtro POU com solução estéril: filtro melhora saída, mas não substitui irrigação estéril em cirurgias.
O que observar ao escolher sistemas
- Compatibilidade: conexões, pressão e espaço físico com sua unidade.
- Transparência de dados: acesso a históricos, exportação e alertas claros.
- Manutenção simples: troca de filtros e lâmpadas sem ferramental complexo.
- Rastreabilidade: registro de operador, data e ação para auditorias.
- Suporte técnico: implantação assistida e capacitação da equipe.
Quando a água deixa de ser “invisível” e vira parâmetro acompanhado, sua clínica ganha previsibilidade, reduz riscos e comunica cuidado baseado em evidência. Pacientes percebem ambientes que tratam biossegurança como parte do tratamento, não como detalhe de bastidor.
Organize tecnologia e encante o paciente com o Siodonto
Transformar protocolos como o controle das linhas de água em rotina confiável pede um sistema que orquestre tarefas, lembretes e registros. O Siodonto centraliza evidências, cria fluxos padronizados e dá visibilidade ao que importa no dia a dia. Enquanto sua equipe foca no cuidado, o chatbot atende dúvidas e confirmações sem fila, e o funil de vendas nutre relacionamentos com inteligência — do primeiro contato ao retorno programado. Resultado: menos fricção operacional, mais conversões e uma experiência que reflete a excelência clínica que você entrega.