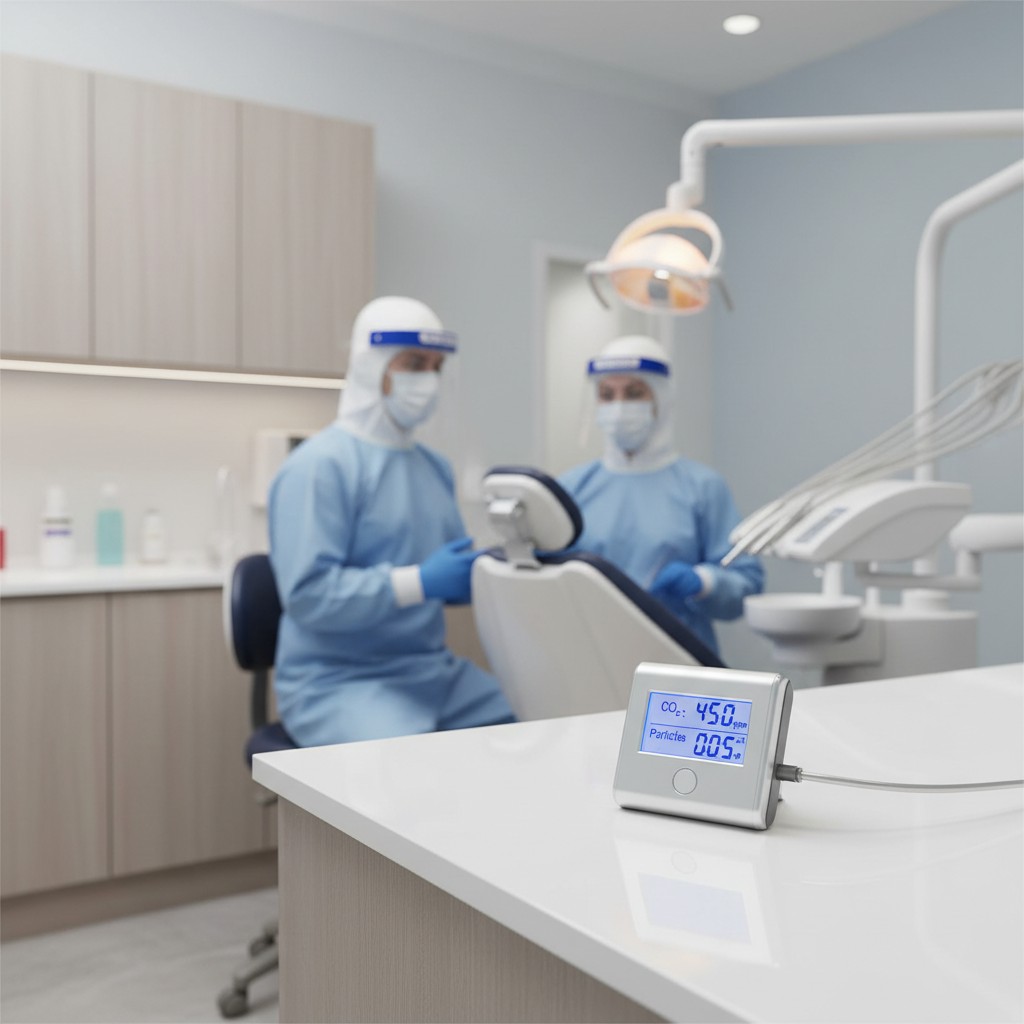
Sensores de aerossol na odontologia são ferramentas para medir indiretamente o que acontece no ar durante e após procedimentos: partículas em suspensão (PM) e, com frequência, CO₂ como indicador de ventilação e renovação do ar. Na prática, eles ajudam a decidir quando intensificar a ventilação, como organizar a agenda e como justificar ajustes no fluxo clínico sem depender apenas de percepção.
O objetivo não é “zerar aerossol” (o que não é realista), e sim reduzir exposição com critérios claros: identificar picos, comparar salas/cadeiras, testar intervenções (exaustão, purificadores, barreiras e sucção) e documentar o que funcionou no seu ambiente.
O que os sensores realmente medem (e o que não medem)
A maioria das clínicas usa dois tipos de leitura:
- Partículas (PM1, PM2.5, PM10): contagem/massa de partículas no ar. Ajuda a enxergar picos durante ultrassom, alta rotação e jato de bicarbonato, por exemplo.
- CO₂: não mede aerossol odontológico, mas funciona como proxy de ventilação. CO₂ alto costuma indicar baixa renovação do ar e maior acúmulo de ar expirado.
Limitações importantes:
- Sensores de partículas não distinguem origem (poeira, spray de água, aerossol do procedimento, produto de limpeza).
- Leituras variam com umidade, correntes de ar, posicionamento e calibração.
- O que interessa é menos o número “absoluto” e mais o padrão: linha de base, picos, tempo de decaimento e comparação entre cenários.
Quando faz sentido usar sensores de aerossol na rotina
Na odontologia, sensores costumam ser mais úteis quando você precisa transformar biossegurança em processo mensurável:
- Consultórios com pouca ventilação natural ou sem controle claro de renovação de ar.
- Alta frequência de procedimentos geradores de aerossol (profilaxia com ultrassom, preparo cavitário, remoção de restaurações, etc.).
- Equipes que alternam salas e precisam de padronização (mesmo protocolo, resultados semelhantes).
- Clínicas que querem testar intervenções antes de investir (exaustor, purificador, alterações de fluxo).
Como escolher o sensor: critérios práticos
Checklist de compra (o que avaliar)
- Métricas exibidas: PM2.5/PM10 e CO₂ (se possível) em tempo real.
- Registro de dados: exportação (CSV/app) para comparar dias e cadeiras.
- Taxa de atualização: leituras frequentes ajudam a enxergar picos e decaimento.
- Calibração e manutenção: facilidade de checar consistência ao longo do tempo.
- Alarmes configuráveis: úteis para equipe agir sem “adivinhar”.
- Robustez e higiene: superfície fácil de limpar e posicionamento seguro fora da zona de respingos.
Onde posicionar (para não medir “ruído”)
- Evite colar o sensor na saída direta do spray ou muito próximo ao sugador: isso distorce a leitura.
- Uma regra prática é manter o sensor a uma distância moderada da cabeça do paciente e da fonte de aerossol, em altura semelhante à zona respiratória da equipe, mas fora do campo de trabalho.
- Padronize o ponto de medição por sala para tornar comparações válidas.
Protocolo simples em 5 etapas para usar sensores sem complicar a agenda
- Defina a linha de base: registre 10–15 minutos com a sala em repouso (sem paciente) para entender o “normal” daquele ambiente.
- Marque eventos: anote início/fim do procedimento e momentos de maior geração (ultrassom, alta rotação, jato). Pode ser em planilha, no prontuário ou em um log simples.
- Observe pico e decaimento: mais importante do que o pico isolado é quanto tempo leva para voltar perto da linha de base após terminar.
- Teste uma mudança por vez: por exemplo, aumentar ventilação, ajustar sucção, mudar posicionamento do sugador, adicionar exaustão local. Compare com o cenário anterior.
- Transforme em regra operacional: crie critérios de ação (ex.: “se CO₂ subir e não cair com ventilação, interromper e ventilar”; “se PM ficar elevado após término, aplicar intervalo técnico”).
Tabela de decisão: o que fazer diante dos sinais mais comuns
| Sinal no sensor | O que costuma significar | Ações práticas para testar | Como documentar |
|---|---|---|---|
| CO₂ sobe de forma contínua durante atendimentos | Renovação de ar insuficiente para a ocupação/tempo de sala | Abrir ventilação natural quando possível; ajustar ar-condicionado para entrada/renovação (se houver); reduzir lotação na sala; considerar exaustão/renovação dedicada | Registrar horário, ocupação, portas/janelas, e a intervenção aplicada |
| PM dá picos no uso de ultrassom/alta rotação | Geração de aerossol/névoa e partículas em suspensão | Revisar técnica de sucção (alto volume); checar vedação e posicionamento; reduzir spray quando clinicamente possível; barreiras/isolamento quando indicado | Log do procedimento e do “setup” (tipo de sucção, isolamento, posição do sensor) |
| PM permanece alto após o término | Baixa remoção/filtragem do ar (ou ressuspensão por circulação) | Ventilar a sala; evitar varrer/agitá-la imediatamente; testar purificação/filtragem; reorganizar limpeza para reduzir ressuspensão | Anotar tempo até retorno próximo da linha de base e medidas adotadas |
| Leitura instável (sobe e desce sem padrão) | Posicionamento ruim, correntes de ar, interferência de spray direto | Reposicionar sensor; padronizar local; repetir medição em outro dia/turno | Registrar alteração de posicionamento e repetir protocolo de linha de base |
Como transformar medições em rotina clínica (sem virar projeto infinito)
Uma abordagem que tende a funcionar é criar três níveis de uso:
- Nível 1 (diagnóstico do ambiente): 1–2 semanas medindo em horários diferentes para entender padrão de cada sala.
- Nível 2 (padronização): definir regras simples (ventilar, intervalos técnicos quando necessário, ajustes de sucção) e treinar a equipe.
- Nível 3 (auditoria leve): repetir medições pontuais (por exemplo, mensalmente ou após manutenção/obra) para validar que o padrão se mantém.
Para a documentação, o essencial é conseguir responder: o que foi observado, qual decisão foi tomada e qual foi o resultado. Se você já usa um sistema para organizar rotinas e registros, pode ajudar anexar o log (arquivo ou observação) ao atendimento ou ao checklist de sala. Em sistemas como o Siodonto, por exemplo, a equipe costuma centralizar observações operacionais e anexos no prontuário/rotina interna, o que facilita rastreabilidade sem criar “papéis paralelos”.
Erros comuns
- Buscar um “número mágico” universal e ignorar a linha de base da própria sala. O mais útil é comparar antes vs. depois no mesmo ambiente.
- Mudar várias coisas ao mesmo tempo (exaustão, purificador, portas, técnica) e depois não saber o que realmente melhorou.
- Posicionar o sensor no lugar errado, lendo spray direto ou corrente de ar do ar-condicionado.
- Não marcar eventos: sem anotar o que estava acontecendo, o gráfico vira “curiosidade”, não ferramenta de decisão.
- Confiar no sensor para substituir EPI e protocolo. Sensor é apoio de gestão do risco ambiental, não substituto de barreiras e boas práticas.
Perguntas frequentes sobre sensores de aerossol na odontologia
Sensores de partículas comprovam contaminação biológica?
Não diretamente. Eles medem partículas no ar, mas não identificam se há microrganismos. O valor clínico está em indicar picos e persistência de partículas e apoiar decisões de ventilação e fluxo.
CO₂ alto significa que o ar está “contaminado”?
CO₂ alto costuma indicar baixa renovação de ar para a ocupação do ambiente. Ele não mede aerossol odontológico, mas ajuda a decidir quando melhorar ventilação, porque a tendência é haver maior acúmulo de ar expirado.
Preciso medir em todas as salas e o tempo todo?
Geralmente não. Muitas clínicas começam com uma fase de diagnóstico (alguns dias por sala) e depois fazem medições pontuais para auditoria ou após mudanças (manutenção do ar, troca de equipamentos, alteração de layout).
Purificador de ar sempre resolve picos de partículas?
Pode ajudar, mas o resultado depende do tamanho da sala, posicionamento, taxa de troca/filtragem e do quanto a sala é ventilada. O sensor é útil justamente para testar no seu cenário e ver se o decaimento melhora.
Como registrar isso sem burocracia?
Use um log mínimo: sala, data, procedimento, intervenções (ventilação, sucção, etc.) e observação do padrão (pico/tempo de retorno). Se o seu fluxo já é digital, anexar o arquivo/exportação e uma nota curta no sistema de gestão/prontuário costuma ser suficiente para rastreabilidade.
Próximos passos (plano de 7 dias)
- Dia 1–2: escolha uma sala e estabeleça linha de base (repouso + atendimento típico).
- Dia 3–4: marque eventos e identifique picos e tempo de decaimento.
- Dia 5: teste uma intervenção simples (ventilação + ajuste de sucção) e compare.
- Dia 6: transforme achados em regra operacional (quando ventilar, quando pausar, como limpar sem ressuspender).
- Dia 7: padronize o registro e treine a equipe para repetir o protocolo em outras salas.